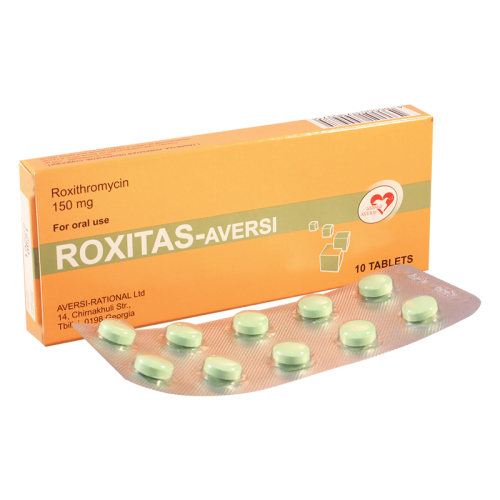
როქსიტასი-ავერსი
(როქსითრომიცინი)
ზოგადი დახასიათება:
საერთაშორისო არაპატენტირებული დასახელება: როქსითრომიცინი;
ძირითადი ფიზიკურ-ქიმიური თვისებები:
ტაბლეტები: ღია მწვანე ფერის, მრგვალი ფორმის, ორმხრივამოზნექილი ზედაპირის მქონე შემოგარსული ტაბლეტები;
სუსპენზია: ნარინჯისფერი ჰომოგენური სუსპენზია არომატული სუნით.
შემადგენლობა:
1 შემოგარსული ტაბლეტი შეიცავს:
როქსითრომიცინს – 150 მგ.
დამხმარე ნივთიერებები: სიმინდის სახამებელი, ლაქტოზა, მიკროკრისტალური ცელულოზა, გასუფთავებული ტალკი, მაგნიუმის სტეარატი, ნატრიუმის სახამებლის გლიკოლატი, ჰიპრომელოზა 5, დიბუტილფთალატი, საღებავები: ტიტანის დიოქსიდი (E 171), Quinoline Yellow (E 104), Brilliant Blue FCF (E 133).
სუსპენზიის 5 მლ შეიცავს:
როქსითრომიცინს – 50 მგ.
დამხმარე ნივთიერებები: თხევადი სორბიტოლი, საქაროზა, მეთილპარაბენი, პროპილპარაბენი, ნატრიუმის ბენზოატი, ქსანტანის გუმფისი, პოლისორბატი 80, ასპარტამი, პროპილენგლიკოლი, კოლოიდური სილიციუმის დიოქსიდი, გლიცერინი, ლიმონმჟავა, საღებავი Sunset Yellow FCF (E 110), პიტნის არომატიზატორი, მენთოლი, ქლორწყალბადმჟავა, გასუფთავებული წყალი.
გამოშვების ფორმა:
შემოგარსული ტაბლეტები, 150 მგ.
პერორალური სუსპენზია, 50 მგ/5 მლ.
ფარმაკოლოგიური ჯგუფი:
მაკროლიდების ჯგუფის ანტიბიოტიკი. ათქ-კოდი: J01FA06.
ფარმაკოლოგიური თვისებები:
როქსიტასი-ავერსი მაკროლიდების ჯგუფის ნახევრადსინთეზური ანტიბიოტიკია. პრეპარატს ანტიმიკრობული მოქმედების ფართო სპექტრი ახასიათებს. როქსითრომიცინი მიკრობის უჯრედში უკავშირდება რიბოსომების 50S სუბერთეულს, აინჰიბირებს ტრანსლოკაციისა და ტრანსპეპტიდაციის რეაქციებს, აფერხებს ცილის სინთეზს, რის შედეგადაც თრგუნავს ბაქტერიების ზრდასა და გამრავლებას.
დაბალი კონცენტრაციით პრეპარატს ბაქტერიოსტატიკური მოქმედება ახასიათებს, ხოლო მაღალი კონცენტრაციით – ბაქტერიციდული.
როქსითრომიცინის მიმართ მაღალმგრძნობიარეა: Bordetella pertussis, Borrelia burgdorferi, Campylobacter coli, Campylobacter jejuni, Chlamidia pneumoniae, Chlamidia psittaci, Chlamydia trachomatis, Clostridium spp. (მათ შორის, Clostridium perfringens, Clostridium difficile-ს გარდა), Corynebacterium diphtheriae, Enterococcus spp., Gardnerella vaginalis, Helicobacter pylori, Legionella pneumophila, Listeria monocytogenes, Moraxella (Branhamella) catarrhalis, Mycoplasma pneumoniae, Neisseria meningitidis, Pasteurella multocida, Peptococcus app., Peptostreptococcus spp., Porphyromonas spp., Prevotella melaninogenica, Propionibacterium acnes, rhodococcus equi, Staphylococcus spp. (მეტიცილინის მიმართ მგრძნობიარე შტამები), Streptococcus spp. (მათ შორის, Streptococcus pneumoniae).
პრეპარატის მიმართ ზომიერად მგრძნობიარეა: Actinomyces spp., Bacillus cereus, Bacteroides oralis, Cryptosporidium spp., Eubacterium spp., Haemophylus ducreyi, Haemophylus influenzae, Mycobacterium tuberculosis, Neisseria gonorrhoeae, Rickettsia conorii, Rickettsia rickettsii, Staphylococcus aureus, Staphylococcus epidermidis, Treponema pallidum, Toxoplasma gondii, Ureaplasma urealyticum, Vibrio cholerae.
პრეპარატის მიმართ რეზისტენტულია: Acinobacter spp., Bacteroides fragilis, Enterobacter spp., Fusobacterium spp., Mycoplasma hominis, Nocardia spp., Pseudomonas spp., მეტიცილინისადმი რეზისტენტული Staphylococcus spp.-ს შტამები.
ფარმაკოკინეტიკა:
შეწოვა: როქსიტასი-ავერსი პერორალური მიღებისას სწრაფად შეიწოვება კუჭ-ნაწლავის ტრაქტიდან. როქსითრომიცინი კუჭის მჟავე არეში უფრო სტაბილურია, ვიდრე სხვა მაკროლიდები. პრეპარატი სისხლის პლაზმაში მიღებიდან 15 წთ-ში აღინიშნება. როქსითრომიცინის ბიოშეღწევადობა დაახლოებით 50%-ია. ჭამიდან 15 წთ-ის შემდეგ პრეპარატის მიღება ბიოშეღწევადობას 20%-ით ამცირებს, ხოლო ჭამამდე 15 წთ-ით ადრე მიღება ფარმაკოკინეტიკურ პარამეტრებზე გავლენას არ ახდენს.
პრეპარატის კინეტიკა მიღებული დოზის პირდაპირპროპორციული არ არის. მოზრდილებში 150 მგ როქსითრომიცინის ერთჯერადად მიღებისას მაქსიმალური კონცენტრაცია (Cmax) სისხლის პლაზმაში დაახლოებით 2.2 სთ-ში მიიღწევა და საშუალოდ 6.6 მგ/ლ-ს შეადგენს. 12 სთ-ის შემდეგ პრეპარატის ნარჩენი კონცენტრაცია პლაზმაში 1.8 მგ/ლ-ს შეადგენს. 300 მგ როქსითრომიცინის ერთჯერადად მიღებისას Cmax სისხლის პლაზმაში დაახლოებით 1.5 სთ-ში მიიღწევა და საშუალოდ 9.7 მგ/ლ-ს შეადგენს. 12 სთ-ის შემდეგ პრეპარატის ნარჩენი კონცენტრაცია პლაზმაში 2.9 მგ/ლ-ს შეადგენს, 24 სთ-ის შემდეგ _ 1.2 მგ/ლ-ს.
მოზრდილებში 150 მგ როქსითრომიცინის 2-ჯერ დღეში 10 დღის განმავლობაში მიღებისას პრეპარატის წონასწორული კონცენტრაცია (Css) პლაზმაში მიღებიდან 2–4 დღეში მიიღწევა და დააახლოებით 9.3 მგ/ლ-ს შეადგენს. 300 მგ როქსითრომიცინის ერთხელ დღეში 11 დღის განმავლობაში მიღებისას Cmax დააახლოებით 10.9 მგ/ლ-ს შეადგენს. 24 სთ-ის შემდეგ პრეპარატის ნარჩენი კონცენტრაცია პლაზმაში 1.7 მგ/ლ-ს შეადგენს.
ბავშვებში 2.5 მგ/კგ სხეულის მასაზე როქსიტასი-ავერსის 2-ჯერ დღეში მიღებისას Cmax სისხლის პლაზმაში დაახლოებით 2 სთ-ში მიიღწევა და 8.7–10.1 მგ/ლ-ს შეადგენს. პრეპარატის 12-სთ-იანი ინტერვალით მიღება განაპირობებს სისხლის პლაზმაში ეფექტური კონცენტრაციის შენარჩუნებას 24 სთ-ის განმავლობაში.
განაწილება: როქსიტასი-ავერსი კარგად აღწევს ორგანიზმის ქსოვილებსა და სითხეებში, განსაკუთრებით _ ფილტვის ქსოვილში (კონცენტრაცია 5.6 მგ/კგ და 3.7 მგ/კგ), ნუშისებრ ჯირკვლებში (კონცენტრაცია 2.6 მგ/კგ და 1.7 მგ/კგ), წინამდებარე ჯირკვალში (კონცენტრაცია 2.8 მგ/კგ და 2.4 მგ/კგ). აღნიშნული კონცენტრაციები განისაზღვრა 150 მგ როქსითრომიცინის მიღებიდან 6 და 12 სთ-ში. როქსითრომიცინი ასევე კარგად აღწევს ბრონქულ სეკრეტში, ადენოიდებში, ცხვირის დანამატ წიაღებში, ღრძილებში, კანში, ქალის სასქესო ორგანოებში, თირკმლებში, ღვიძლში, შუა ყურის სითხეში, პლევრულ და სინოვიურ სითხეებში, ცრემლში. პრეპარატი ნერწყვში არ აღინიშნება.
როქსიტასი-ავერსი კარგად აღწევს უჯრედებში, განსაკუთრებით _ ნეიტროფილურ ლეიკოციტებსა და მონოციტებში (სადაც პრეპარატის კონცენტრაცია აღემატება კონცენტრაციას სისხლის პლაზმაში), და ასტიმულირებს მათ ფაგოციტურ აქტივობას.
როქსითრომიცინის განაწილების მოცულობა (Vd) არის 31.2 ლ.
როქსითრომიცინის 92_96% უკავშირდება პლაზმის ცილებს (უპირატესად _ მჟავე 1-გლიკოპროტეინს, ნაკლებად – ალბუმინსა და ლიპოპროტეინებს). სისხლში პრეპარატის კონცენტრაციის 4.2 მგ/ლ მეტად გაზრდისას ცილებზე სორბცია მცირდება. პლაზმაში როქსითრომიცინის კონცენტრაციისას 8.4 მგ/ლ პლაზმის ცილებთან შეკავშირებულია პრეპარატის დაახლოებით 87%.
როქსიტასი-ავერსი პრაქტიკულად არ გადის ჰემატოენცეფალურ ბარიერს. დედის რძესთან ერთად გამოიყოფა მიღებული დოზის 0.05%-ზე ნაკლები.
მეტაბოლიზმი: პრეპარატი ნაწილობრივ მეტაბოლიზდება ღვიძლში 3 არააქტიური მეტაბოლიტის (დესკლადინოზური წარმოებული, N-მონოდემეთილირებული და N-დიდემეთილირებული წარმოებულები) წარმოქმნით. მეტაბოლიტები თანაბარი ოდენობით მხოლოდ შარდში და განავალში აღინიშნება და არ გხვდება პლაზმაში.
გამოყოფა: როქსიტასი-ავერსის ნახევარგამოყოფის პერიოდი (T1/2) დამოკიდებულია დოზაზე. მოზრდილებში T1/2 დაახლოებით 12 სთ-ს შეადგენს, ბავშვებში _ 20 სთ-ს. აქტიური ნივთიერების ძირითადი ნაწილი _ დაახლოებით 53% უცვლელი სახით გამოიყოფა განავლით, მიღებული დოზის დაახლოებით 12% გამოიყოფა შარდით, 15% გამოიყოფა ფილტვებით.
ფარმაკოკინეტიკა განსაკუთრებულ კლინიკურ შემთხვევებში: ხანდაზმულ პაციენტებში 300 მგ პრეპარატის ერთჯერადად მიღებისას Cmax სისხლის პლაზმაში დაახლოებით 1.5 სთ-ში მიიღწევა და საშუალოდ 17.8 მგ/ლ-ს შეადგენს. 24 სთ-ის შემდეგ როქსითრომიცინის ნარჩენი კონცენტრაცია პლაზმაში 5.2 მგ/ლ-ს შეადგენს.
თირკმლის უკმარისობის მქონე პაციენტებში 300 მგ პრეპარატის ერთჯერადად მიღებისას Cmax სისხლის პლაზმაში დაახლოებით 2.2 სთ-ში მიიღწევა და 10.2 მგ/ლ-ს შეადგენს. 24 სთ-ის შემდეგ როქსითრომიცინის კონცენტრაცია პლაზმაში 3.4 მგ/ლ-ს შეადგენს.
ხანდაზმულ პაციენტებში T1/2 დააახლოებით 27 სთ-ს შეადგენს. თირკმლის უკმარისობის მქონე პაციენტებში T1/2 18 სთ-ს შეადგენს. ღვიძლის ფუნქციის მძიმე დარღვევის დროს T1/2 გაზრდილია 25 საათამდე.
ჩვენება:
პრეპარატის მიმართ მგრძნობიარე მიკროორგანიზმებით გამოწვეული ინფექციურ-ანთებითი დაავადებები:
• სასუნთქი სისტემის ინფექციები: ფარინგიტი, მწვავე და ქრონიკული ბრონქიტი, პნევმონია (მათ შორის, ატიპური), ბაქტერიული ინფექციები ფილტვების ქრონიკული ობსტრუქციული დაავადების დროს, პანბრონქიოლიტი, ბრონქოექტაზიური დაავადება;
• LOR-ორგანოების ინფექციები: ტონზილიტი, სინუსიტი, შუა ყურის მწვავე და ქრონიკული ანთებები, ქუნთრუშა, დიფთერია, ყივანახველა;
• ოდონტოგენური ინფექციები (პერიოდონტიტი);
• უროგენიტალური ტრაქტის ინფექციები (გონოკოკური ინფექციების გარდა): ურეთრიტი, ენდომეტრიტი, ცერვიკოვაგინიტი, ქრონიკული პროსტატიტი;
• კანისა და რბილი ქსოვილების ინფექციები: წითელი ქარი, ფლეგმონა, ფურუნკული, ფოლიკულიტი, იმპეტიგო, პიოდერმია, ცელულიტი, ერითემა, აკნე;
• ძვლოვანი სისტემის დაავადებები: პერიოსტიტი, ქრონიკული ოსტეომიელიტი;
• ტრაქომა, ბრუცელოზი;
• მწვავე გასტროენტერიტი (მათ შორის, Campylobacter jejuni-თ გამოწვეული);
• Helicobacter pylori-სთან ასოცირებული თორმეტგოჯა ნაწლავის წყლულოვანი დაავადება და ქრონიკული გასტრიტი;
• რევმატული ცხელების პროფილაქტიკა;
• მენინგოკოკური მენინგიტის პროფილაქტიკა პირებში, რომლებიც კონტაქტში იმყოფებოდნენ მენინგიტით დაავადებულთან;
• ბაქტერიემიის პროფილაქტიკა ენდოკარდიტით დაავადებულ პაციენტებში სტომატოლოგიური ჩარევის შემდეგ;
• სხვა ინფექციური დაავადებები პენიცილინის ჯგუფის ანტიბიოტიკების მიმართ მომატებული მგრძნობელობის მქონე პაციენტებში.
მიღების წესი და დოზირება:
მოზრდილებსა და ბავშვებში 12 წლის ასაკის ზემოთ და 40 კგ-ზე მეტი სხეულის მასით ინიშნება 150 მგ როქსითრომიცინი 2-ჯერ დღეში ან 300 მგ ერთხელ დღეში. ბავშვებში (2 თვეზე მეტი ასაკი) პრეპარატი ინიშნება სხეულის მასის მიხედვით. რეკომენდებული სადღეღამისო დოზაა 5_8 მგ/კგ სხეულის მასაზე, გაყოფილი ორ მიღებაზე.
სხეულის მასა | რეკომენდებული სადღეღამისო დოზა |
40 კგ-ზე მეტი | 150 მგ (1 ტაბლეტი) 2-ჯერ დღეში |
24–40 კგ | 100 მგ (10 მლ სუსპენზია) 2-ჯერ დღეში |
12–23 კგ | 50 მგ (5 მლ სუსპენზია) 2-ჯერ დღეში |
6–11 კგ | 25 მგ (2.5 მლ სუსპენზია) 2-ჯერ დღეში |
ხანდაზმულ პაციენტებში, ასევე თირკმლის უკმარისობის დროს, დოზირების რეჟიმის კორექცია საჭირო არ არის.
თირკმლის მძიმე უკმარისობის დროს (კრეატინინის კლირენსი ღვიძლის უკმარისობის მქონე პაციენტებში ინიშნება 150 მგ პრეპარატი ერთხელ დღეში.
ერთდროულად თირკმლისა და ღვიძლის უკმარისობის დროს საჭიროა სისხლის პლაზმაში როქსითრომიცინის კონცენტრაციის კონტროლი და, აუცილებლობისას – დოზის კორექცია.
მკურნალობის ხანგრძლივობა დამოკიდებულია ავადმყოფობის სიმძიმის ხარისხზე. სიმპტომების გაქრობის შემდეგ მკურნალობა უნდა გაგრძელდეს სულ მცირე 2 დღე.
სასუნქი გზებისა და LOR-ორგანოების დაავადებების დროს მკურნალობის ხანგრძლივობაა 5–12 დღე; ქრონიკული ოსტეომიელიტის დროს – 2–2.5 თვემდე; ქლამიდიური და მიკოპლაზმური პნევმონიების დროს – 14 დღე; ლეგიონელური პნევმონიის დროს – 21 დღემდე; სტრეპტოკოკული ინფექციების, ურეთრიტის, ცერვიციტის, ცერვიკოვაგინიტის დროს – არა უმეტეს 10 დღისა. ბავშვებში მკურნალობის ხანგრძლივობაა არა უმეტეს 10 დღისა.
ტაბლეტები: მიიღება დაუღეჭავად, საკმარისი რაოდენობის წყალთან ერთად, ჭამამდე დაახლოებით 15 წთ-ით ადრე.
სუსპენზია: 2 თვიდან 4 წლამდე ასაკის ბავშვებისათვის რეკომენდებულია როქსითრომიცინის სუსპენზიის სახით მიღება. სუსპენზია მიიღება პერორალურად, ჭამამდე დაახლოებით 15 წთ-ით ადრე. მიღების წინ შეანჯღრიეთ!
გვერდითი მოვლენები:
საჭმლის მომნელებელი სისტემის მხრივ: გემოს შეგრძნების დარღვევა, გულისრევა, ღებინება, ტკივილი ეპიგასტრიუმის არეში, დიარეა (ძალზე იშვიათად _ სისხლით), ანორექსია, მეტეორიზმი, იშვიათად – ტრანსამინაზებისა (AST, ALT, GGT) და ტუტე ფოსფატაზას აქტივობის ტრანზიტორული მომატება, მწვავე ჰეპატოცელულური ან ქოლესტაზური ჰეპატიტი; ცალკეულ შემთხვევებში – პანკრეატიტის სიმპტომები; ძალზე იშვიათად – ღვიძლის შექცევადი უკმარისობა.
ალერგიული რეაქციები: იშვიათად – მულტიფორმული ერითემა, ჭინჭრის ციება, გამონაყარი კანზე, ქავილი; ცალკეულ შემთხვევებში _ ანგიონევროზული შეშუპება, ბრონქოსპაზმი, ანაფილაქტოიდური რეაქციები, ენის შეშუპება, გენერალიზებული შეშუპება, ექსფოლიაციური დერმატიტი, სტივენს-ჯონსონის სინდრომი.
ნერვული სისტემის მხრივ: თავბრუსხვევა, თავის ტკივილი, სისუსტე, პარესთეზია.
სხვა: ერთეულ შემთხვევებში – ტემპერატურის მომატება, ყნოსვის დარღვევა, ყურებში შუილი, ეოზინოფილია; შესაძლებელია სუპერინფექციის განვითარება.
გვერდითი ეფექტების განვითარების სიხშირე 3–4%-ს შეადგენს და, როგორც წესი, არ მოითხოვს პრეპარატის მოხსნას.
უკუჩვენება:
• მომატებული მგრძნობელობა პრეპარატის რომელიმე კომპონენტის ან მაკროლიდების ჯგუფის სხვა ანტიბიოტიკების მიმართ;
• ერგოტამინისა და დიჰიდროერგოტამინის ჯგუფის პრეპარატების ერთდროული გამოყენება;
• ტერფენადინთან, ასტემიზოლთან, ციზაპრიდთან, პიმოზიდთან ერთდროული გამოყენება;
• პორფირია;
• 2 თვემდე ასაკი.
ურთიერთქმედება სხვა სამკურნალო საშუალებებთან:
როქსიტასი-ავერსისა და ერგოტამინის, დიჰიდროერგოტამინის შემცველი ან ერგოტამინის მსგავსი სისხლძარღვთა შემავიწროებელი პრეპარატების ერთდროული გამოყენება უკუნაჩვენებია ერგოტიზმის (არტერიული სისხლძარღვების სპაზმი, რამაც შეიძლება კიდურების ნეკროზი გამოიწვიოს) შესაძლო განვითარების გამო.
მაკროლიდების ჯგუფის ანტიბიოტიკებისა და ტერფენადინის ერთდროული გამოყენებისას მოსალოდნელია სისხლის პლაზმაში ტერფენადინის კონცენტრაციის გაზრდა, რამაც შეიძლება მძიმე პარკუჭოვანი არითმიების განვითარება გამოიწვიოს. მიუხედავად იმისა, რომ აღნიშნული გართულება არ აღინიშნებოდა როქსითრომიცინის კვლევებში, როქსიტასი-ავერსისა და ტერფენადინის ერთდროული გამოყენება უკუნაჩვენებია.
მაკროლიდების ასტემიზოლთან, ციზაპრიდთან ან პიმოზიდთან ერთდროული გამოყენებისას მათი კონცენტრაცია შრატში იზრდება (მაკროლიდები აინჰიბირებს იზოფერმენტ CYP3A4-ს, რომელიც ამ პრეპარატების მეტაბოლიზმში მონაწილეობს), რაც იწვევს QT ინტერვალის გახანგრძლივებას ან/და მძიმე არითმიების განვითარებას. ამიტომ როქსითრომიცინისა და აღნიშნული პრეპარატების ერთდროული გამოყენება უკუნაჩვენებია.
როქსიტასი-ავერსი ამცირებს თეოფილინის გამოყოფას, რაც ზრდის მის კონცენტრაციას პლაზმაში და აძლიერებს გვერდით ეფექტებს (რეკომენდებულია სისხლის პლაზმაში თეოფილინის კონცენტრაციის რეგულარული კონტროლი, განსაკუთრებით _ თუ როქსითრომიცინის მიღებამდე იგი 15 მგ/ლ-ს ან მეტს შეადგენდა).
როქსითრომიცინისა და არაპირდაპირი ანტიკოაგულანტების (ვარფარინი) ერთდროული გამოყენებისას შესაძლებელია პროთრომბინული დროის (საერთაშორისო ნორმალიზებული კოეფიციენტი _ INR) გაზრდა, ასევე _ სისხლდენის ეპიზოდების განვითარება.
როქსიტასი-ავერსი ზრდის დიგოქსინისა და სხვა საგულე გლიკოზიდების აბსორბციას, მათ კონცენტრაციას სისხლში, რაც იწვევს გლიკოზიდების გვერდითი ეფექტების გაძლიერებას.
როქსითრომიცინი ზრდის მიდაზოლამის ,,კონცენტრაცია-დრო“-ს დამოკიდებულების მრუდქვეშა ფართობს (AUC) და T1/2-ს, რის გამოც შეიძლება გაიზარდოს მიდაზოლამის მოქმედების ინტენსივობა და ხანგრძლივობა.
როქსითრომიცინი ამცირებს დიზოპირამიდის პლაზმის ცილებთან შეკავშირების ხარისხს, რაც ზრდის თავისუფალი დიზოპირამიდის კონცენტრაციას სისხლის პლაზმაში. რეკომენდებულია ეკგ მონიტორირება და, თუ შესაძლებელია, _ შრატში დიზოპირამიდის დონის განსაზღვრა.
როქსითრომიცინი უმნიშვნელოდ ზრდის ციკლოსპორინის კონცენტრაციას სისხლის პლაზმაში, რაც, როგორც წესი, არ მოითხოვს დოზის კორექციას.
როქსითრომიცინის კარბამაზეპინთან, რანიტიდინთან, ანტაციდებთან და პერორალურ კონტრაცეპტივებთან ერთდროული გამოყენებისას კლინიკურად მნიშვნელოვანი ურთიერთქმედება არ აღინიშნება.
ჰიპერდოზირება:
სიმპტომები: გვერდითი ეფექტების გაძლიერება.
მკურნალობა: კუჭის ამორეცხვა, ადსორბენტების (გააქტივებული ნახშირი) დანიშვნა და სიმპტომური მკურნალობის ჩატარება. ჰემოდიალიზი არაეფექტურია. სპეციფიკური ანტიდოტი არ არსებობს.
ორსულობა და ლაქტაცია:
ადეკვატური და სათანადოდ კონტროლირებადი კლინიკური კვლევები როქსითრომიცინის გამოყენების უსაფრთხოების შესახებ ორსულობის პერიოდში არ ჩატარებულა, რის გამოც როქსიტასი-ავერსის ორსულობის პერიოდში გამოყენება არ არის რეკომენდებული.
პრეპარატი უმნიშვნელო რაოდენობით (დაახლოებით 0.05%) გადადის დედის რძეში, რის გამოც მკურნალობის პერიოდში საჭიროა ძუძუთი კვების შეწყვეტა.
გამოყენების თავისებურებები:
როქსიტასი-ავერსი სიფრთხილით გამოიყენება ღვიძლის მძიმე უკმარისობის დროს. ამ კატეგორიის პაციენტებში პრეპარატის დანიშვნის აუცილებლობის შემთხვევაში საჭიროა ღვიძლის ფუნქციის რეგულარული კონტროლი და დოზის კორექცია.
პრეპარატი განსაკუთრებული სიფრთხილითა და რეგულარული ეკგ კონტროლის პირობებში ინიშნება ჰიპოკალემიის, AV გამტარებლობის დარღვევის, არითმიის ან QT ინტერვალის გახანგრძლივების დროს.
ხანგრძლივი დიარეის ან ნაწლავურ დაავადებაზე (ფსევდომემბრანოზული კოლიტი) ეჭვის მიტანის შემთხვევაში საჭიროა პრეპარატის მოხსნა. არ არის სასურველი როქსითრომიცინისა და პერისტალტიკის შემამცირებელი პრეპარატების ერთდროული მიღება.
ჰიპერმგრძნობელობის მძიმე რეაქციების (მაგალითად, ანაფილაქსია) განვითარების შემთხვევაში საჭიროა პრეპარატის დაუყოვნებლივ მოხსნა და გადაუდებელი ღონისძიებების გატარება, როგორიცაა ანტიჰისტამინური საშუალებების, კორტიკოსტეროიდების, სიმპატომიმეტიკების გამოყენება, აუცილებლობისას _ ფილტვების ხელოვნური ვენტილაციის ჩატარება.
როქსითრომიცინსა და ერითრომიცინს შორის ჯვარედინი რეზისტენტობა არსებობს.
ხანგრძლივად ან განმეორებითი მიღების დროს მოსალოდნელია რეზისტენტული მიკროორგანიზმების ან სოკოვანი ინფექციების განვითარება.
პრეპარატის ზემოქმედება ავტოტრანსპორტისა და მექანიზმების მართვის უნარზე:
როქსითრომიცინის გამოყენებისას თავბრუსხვევის შესაძლო განვითარების გამო საჭიროა სიფრთხილე ავტოტრანსპორტის მართვისა და ტექნიკასთან მუშაობის დროს.
შეფუთვა:
10 ტაბლეტი კონტურულ უჯრედოვან შეფუთვაში, 1 კონტურული შეფუთვა მუყაოს კოლოფში.
30 მლ სუსპენზია ნარინჯისფერ მინის ფლაკონში დოზირებული ხუფით, თითო ფლაკონი მუყაოს კოლოფში.
შენახვის პირობები:
ინახება არა უმეტეს 25ºC ტემპერატურაზე, მშრალ, სინათლისა და ბავშვებისაგან დაცულ ადგილას.
ფლაკონის გახსნის შემდეგ სუსპენზია ვარგისია გამოყენებისათვის 30 დღის განმავლობაში.
ვარგისიანობის ვადა:
2 წელი. შეფუთვაზე აღნიშნული ვადის გასვლის შემდეგ პრეპარატის გამოყენება დაუშვებელია.
აფთიაქიდან გაცემის პირობა:
გაიცემა რეცეპტით.
მწარმოებელი:
შპს “ავერსი-რაციონალი” (საქართველო).
მისამართი:
საქართველო 0198, თბილისი, ჭირნახულის ქ. 14.
www.aversi.ge